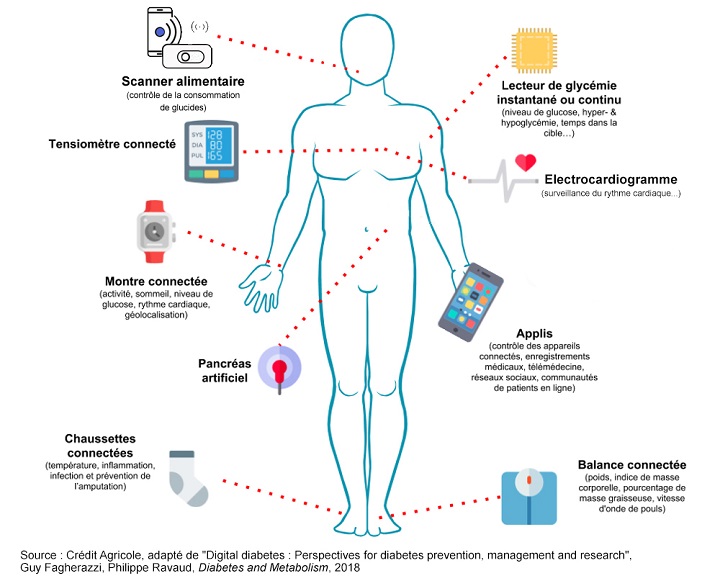
Les objets connectés : des outils efficaces pour mieux contrôler la maladie et prévenir les complications
Les personnes diabétiques représentent la catégorie de patients la plus appétente aux nouvelles technologies et sont actuellement les patients les plus connectés. Outre leur efficacité dans la prévention du diabète, les objets connectés jouent un rôle important dans le suivi de la maladie et la prévention de ses complications.
Balance intelligente, montre, trackeur d’activité, sont des outils utiles pour aider les personnes diabétiques à atteindre des objectifs de perte de poids, de rééquilibrage alimentaire ou de retour à une activité physique indispensable dans la gestion de la maladie.
De nombreuses applications mobiles aident les malades via un carnet digital à bien suivre l’observance du traitement et calculer les doses d’insuline nécessaire.
Le scanner moléculaire se base sur la spectroscopie pour déterminer les macronutriments présents dans un aliment. Il permet aux personnes diabétiques de contrôler de manière plus précise l’apport en glucide lors d’un repas, et d’adapter la dose d’insuline en fonction de l’apport anticipé.
Les chaussettes connectées aident à prévenir l’apparition de plaies au niveau du pied chez le diabétique, qui s’expose à un risque d’amputation.
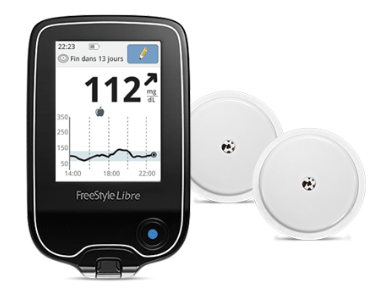
LE LECTEUR DE GLYCEMIE FLASH FREE STYLE LIBRE
La prochaine version de ce dispositif, à l’instar des capteurs de la société Dexcom, pourra transmettre les données via Bluetooth et proposera un système d’alerte intelligent prévenant le malade quand sa glycémie est trop élevée ou trop basse.
Ces dispositifs bouleversent la routine de millions de diabétiques qui se piquent le bout du doigt 4 à 6 fois par jour pour mesurer leur glycémie. Outre le confort qu’apporte ces solutions dans le quotidien, de nombreuses études ont montré que les malades sont plus actifs dans le suivi de leur glycémie (13 « scan » par jour), ajustant les doses d’insuline et passant donc beaucoup moins de temps en hypoglycémie ou hyperglycémie. La stabilité glycémique est alors nettement améliorée diminuant ainsi le risque de développer une maladie cardiovasculaire.
Si la mesure du glucose en continu a bouleversé les usages et le quotidien de la maladie, on peut alors aisément parler de révolution pour caractériser le couplage entre ces nouveaux objets connectés et une intelligence artificielle capable de calculer et d’administrer en temps réel la bonne dose d’insuline.
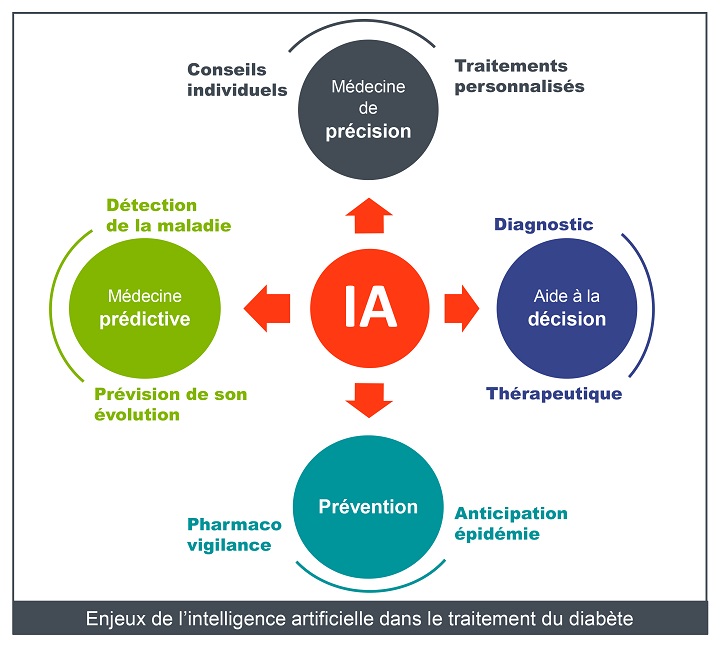
L’intelligence artificielle va-t-elle révolutionner le contrôle du diabète et de ses complications ?
L’Intelligence artificielle est une thématique à la mode dans l’univers médical et ne fait pas exception dans l’univers du diabète.
La Food and Drug Administration (Agence américaine des produits alimentaires et médicamenteux) a validé en 2018 le premier dispositif médical utilisant l'IA pour dépister la rétinopathie diabétique (lésions du fond d’œil causées par le diabète). Ce dispositif permet à partir de fond d’œil et d’un algorithme d'intelligence artificielle, de diagnostiquer une rétinopathie diabétique avec des résultats supérieurs à des médecins spécialistes.
« Communiqué FDA »
Dans un avenir proche, l’Intelligence artificielle – via des algorithmes complexes et auto apprenants – sera capable de calculer et d’administrer la dose d’insuline nécessaire sans intervention humaine via l’utilisation d’une pompe à insuline. C’est l’objectif du développement du pancréas artificiel.
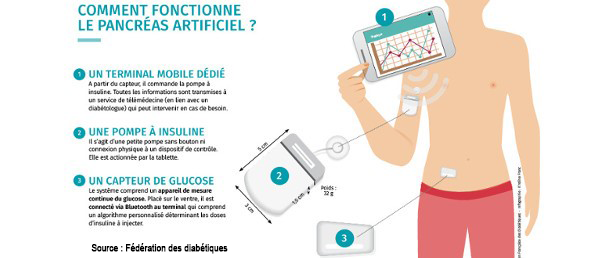
Fonctionnement du pancréas artificiel
De nombreux projets de pancréas artificiels sont actuellement en développement. Néanmoins, seules deux sociétés ont obtenu un marquage CE. A côté du géant Medtronics, se trouve la société grenobloise Diabeloop. Issue d’un projet de recherche médicale initié en 2011 par le Dr Charpentier, la société Diabeloop a été fondée en 2015 et s’est entourée de partenaires de premier plan dont le CEA et 12 centres hospitaliers universitaires répartis sur tout le territoire français.
L'innovation de Diabeloop est un algorithme puissant intégré à un terminal sécurisé au cœur d’un système de boucle fermée hybride. Associé à un capteur de mesure continue de la glycémie et à une pompe à insuline, le DBLG1 est capable d’anticiper l’évolution de la glycémie et de commander automatiquement l’administration d’une dose optimale d’insuline.
Toutefois, le contrôle n’est pas encore entièrement automatique ; les patients renseignent leurs repas et leur activité physique.
Diabeloop met aussi à disposition une plateforme web de télésuivi auquel le patient peut donner accès, s'il le souhaite, à ses proches ou son personnel soignant.
Les premières études montrent des résultats positifs de ces dispositifs sur le contrôle de la glycémie et indirectement sur la prévention des complications.
Basés sur des algorithmes qui vont continuer à apprendre, à s’améliorer et à s’adapter au mieux à la spécificité du malade, ces dispositifs devraient se généraliser en s’enrichissant de quantité importantes de data.
Data et intelligence artificielle : vers une personnalisation ultime du contrôle de la maladie
De nombreuses étapes doivent encore être surmontées afin d’obtenir une intelligence artificielle capable de gérer totalement la démarche insulinothérapique et de tenir compte des éléments exogènes tels que la prise de repas ou les activités physiques qui influencent la glycémie.
Pour y parvenir, les algorithmes ne doivent pas se concentrer sur une équation à une variable – la glycémie – mais doivent s’inscrire dans une approche multi-variables afin d’apporter une réponse globale et individualisée au diabète.
Ces algorithmes devront comprendre les habitudes de vie (alimentation, sommeil…), la psychologie du patient, et l’ensemble des facteurs ayant un impact direct ou indirect sur la maladie pour mieux la traiter et la contrôler. Les quantités de données importantes générées par les objets connectés devront être déversées dans ces algorithmes tout comme l’ensemble des résultats, analyses, comptes rendus de médecin, données génétiques, afin de pouvoir dresser le profil diabétique du patient.
C’est en franchissant cette étape que les algorithmes auront non seulement une fonction prédictive afin de déterminer de manière quasi certaine les conséquences du mode de vie du patient sur les complications potentielles et l’évolution de la maladie sur le long terme et, enfin, d’apporter des solutions personnalisées (médecine de précision) à chacun des malades. Cette démarche s’inscrivant pleinement dans la médecine 4P.
Le rôle du médecin dans le suivi de ces algorithmes et leur personnalisation sera clé. En effet, ce dernier devra être en mesure de comprendre la méthode d’analyse et les décisions affichées par l’algorithme, et de les invalider si besoin.
Si les algorithmes et l’analyse de la data devraient permettre de reprendre le contrôle sur la gestion de la maladie, c’est au final le médecin augmenté de l’intelligence artificielle qui gardera le contrôle sur la gestion du diabète de son patient.